2000.10.2
擼恄宱
厽歬恄宱olfactory nerve
饪崪饪斅偐傜弌傞丅
歬嵶朎仺(饪崪饪斅)仺歬媴(憁朮嵶朎丄朳忺嵶朎)仺棞忬梩
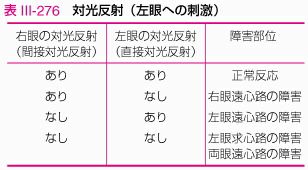
厾帇恄宱optic nerve
帇恄宱忈奞丂堦懁慡栍
帇岎嵆忈奞丂椉旲懁敿栍(bitemporal) or 椉奜懁敿栍(bilateral)
庡偲偟偰傒傜傟傞偺偼椉旲懁敿栍(帇岎嵆椉奜懁偑忈奞)
帇岎嵆屻忈奞丂忈奞懁偲旣娫傪拞怱偵偟偰揰懳徧偺帇栰偑寚懝偡傞丅
仸墿栦夞旔丂屻摢梩偺忈奞偱拞怱晹偺帇栰偼曐帩偝傟偨傑傑丄懳懁偺摨柤敿栍偑偍偙傞丅
佹墿栦椞堟偺寣棳偼擇廳巟攝偝傟偰偄傞偨傔丄屻戝擼摦柆偺暵嵡側偳偑偁偭偰傕拞怱帇偑曐帩偝傟傗偡偄丅
叀摦娽恄宱oculomotor nerve
懳岝斀幩
帇恄宱仺屻岎楢偱嵍塃楢棈仺E-W妀仺摦娽恄宱
弅摰=摰岴妵栺嬝(摦娽恄宱(暃岎姶恄宱))
嶶摰=摰岴嶶戝嬝(岎姶恄宱喰Th侾)
捈愙懳岝斀幩丂岝傪偁偰偨懁偺摰岴廂弅
娫愙懳岝斀幩丂斀懳懁偺摰岴廂弅
岎屳懳岝斀墳帋尡
惓忢偱偼捈愙斀幩偲娫愙斀幩偑摨偠儗儀儖偱婲偙傞偑丄曅懁惈偺忈奞偱偼偦傟偧傟偺斀幩偵嵍塃嵎偑惗偠傞丅
亂儅乕僇僗僈儞摰岴亃Marcus Gunn* pupil
摰岴偺堎忢偱丆懳岝斀墳偑岝傪擖傟懕偗偰偄傞偵傕偐偐傢傜偢丆弅摰偑搑拞偱廔傝丆傑偨嶶摰偟偰偔傞尰徾偺偙偲丏帇恄宱忈奞傗栐枌偺忈奞偵傛傞摰岴斀墳偺媮怱楬偺堎忢偱婲偙傞丏偦傟傪偼偭偒傝傒傞偺偵僗僂傿儞僌僼儔僢僔儏儔僀僩僥僗僩偑偁傞丏偮傑傝丆儁儞儔僀僩偺岝傪1昩偔傜偄偺娫妘偱嵍塃岎屳偵偁偰傞偲丆寬娽偼忢偵弅丒嶶摰傪孞傝曉偡偑丆媮怱楬偺堎忢偑偁傞姵娽偼彊乆偵嶶摰偟偰偄偔丏帇恄宱幘姵偺恌抐偵廳梫偱偁傞
佹寬懁偺嶶摰怣崋偑姵懁偺弅摰擖椡傪忋夞傞偨傔丅
Horner徢岓孮
曅懁偺娽豳壓悅丄弅摰丄娽媴娮墯丄柍敪娋
仸娽豳壓悅偼儅僀僫乕側忋娽豳嫇嬝忈奞偵傛傝偍偙傞丅
岎姶恄宱忈奞偑尨場偱偁傝丄岎姶恄宱偼忋晹嫻悜(Th侾)傑偱壓崀偟偰偐傜忋峴偟偰偔傞偺偱丄偁傜備傞晹埵(帇彴壓晹丄擼姴丄寊悜丄嫻悜忋晹)偱偺忈奞偵傛偭偰徢忬偑婲偙傝偆傞丅
Argyll Robertson摰岴
懳岝斀幩(亅)丂嬤尒斀幩(亄)
暯忢儗儀儖偱偺摰岴偑彫偝偄丅
攡撆埲奜偵丄摐擜昦丄傾儖僐乕儖拞撆丄MS側偳偑尨場偲側傞丅
Adie徢岓孮(摰岴嬞挘徢)
摰岴偺斀墳偺堎忢偺堦庬偱丆嶶摰偟偰偄偰懳岝斀墳偼側偄偐丆偁偭偰傕旝庛偱偁傞丏嬤尒斀墳偺弅摰偼旕忢偵抶墑偡傞偑丆嵟廔揑偵偼惓忢偐丆偦傟埲忋偵側傞丏嶶摰傕傑偨備偭偔傝婲偙傞丏岎姶恄宱偺愡屻慄堐偺堎忢偱婲偙傞丏旼奧銯斀幩傗傾僉儗僗銯斀幩偺怺晹斀幩偺徚幐傪敽偆傕偺偼1931擭偵曬崘偝傟丆Adie徢岓孮偲傛偽傟傞丏懡偔偼曅娽惈偺愭揤堎忢偱庒偄彈惈偵懡偄偑椙惈掆巭惈偱偁傞丏峈ChE嵻偵斀墳偟丆摿偵儊僐儕儖乮2.5亾乯揰娽偵傛傝弅摰偡傞丏傑偨僺儘僇儖僺儞乮0.125亾乯揰娽偵傕斀墳偟偰弅摰偡傞
摦娽恄宱忈奞
尨場
摦柆釒偵傛傞埑敆
奜懁偑愭偵忈奞仺摰岴堎忢(暃岎姶恄宱)
摐擜昦
塰梴寣娗偺忈奞仺撪懁偑愭偵忈奞仺奜娽嬝忈奞but摰岴偼曐偨傟傞
仸摦娽恄宱偱偼撪懁偵奜娽嬝巟攝慄堐丄奜懁偵摰岴巟攝慄堐(暃岎姶)偑憱傞丅
僥儞僩愗嵀僿儖僯傾
忋娽鈢楐徢岓孮
忋娽鈢楐晅嬤偺忈奞仺庮釃揮堏
奀柺惷柆摯晅嬤偺墛徢惈擏夎庮宍惉偵傛傞恄宱埑敆(Tolsa-Hunt徢岓孮)
拞擼
Weber(拞擼暊懁)徢岓孮丂妀壓惈忈奞(摨懁)
Bnenedikt(愒妀)徢岓孮丂妀壓惈忈奞(摨懁)
Parinaud徢岓孮丂徏壥懱庮釃側偳偵傛傞埑敆惈忈奞(妀壓惈忈奞(摨懁))
仸戙彏惈摢埵偼側偄(佹暋帇晄壜擻)
仸(Miller) Fisher syndrome
慡偰偺奜娽嬝杻醿
佹僉儍儞僺儘僶僋僞乕姶愼屻偺帺屓峈懱(峈GQ1b峈懱)嶻惗仺儔儞價僄峣椫偺僿儕偵捑拝
參妸幵恄宱trochlear nerve
忋幬嬝(撪懁壓曽)偺忈奞仺忋奜曽傊曃埵
戙彏惈摢埵仺寬懁傊摢傪孹偗傞
叄嶰嵆恄宱trigeminal nerve
V侾娽恄宱丂V俀忋妠恄宱丂V俁壓妠恄宱
嶰嵆恄宱愐悜楬妀(婄柺偺壏丒捝妎)
旲傪捀揰偲偡傞憌忬峔憿偺巟攝椞堟
嫶偐傜寊悜傑偱妀偑偁傝丄忋晹偼婄柺拞墰晹偐傜偺擖椡丄壓晹偼曈墢晹偐傜偺擖椡傪庴偗傞丅
僞儅僱僊條偺姶妎夝棧
寊悜偺忈奞偑恑峴偡傞偲丄壓晹偐傜忈奞偑恑峴偟丄婄柺偺壏捝妎偺曈墢懁偐傜壏捝妎偑徚幐偟丄偦偺晹埵偑摨怱墌忋側偺偱僞儅僱僊條偲尵傢傟傞丅
怗埑妎偼丄嫶忋晹偵偁傞庡姶妎妀偑揱偊傞偺偱忈奞偝傟側偄(姶妎夝棧)
枛徑偑忈奞偝傟偨応崌偼丄V侾V俀V俁偺巟攝椞堟偵墳偠偨姶妎忈奞偑惗偠傞丅巟攝椞堟偺暘晍偼妟偐傜旲丄帹偺忋偐傜杍丒忋怬丄帹偐傜妠丒壓怬
壓妠恄宱偼塣摦惉暘傪帩偭偰偄傞丅
懁摢嬝丄欚殣嬝(杻醿偱奐岥帪壓妠偑杻醿懁偵曃埵)丄梼撍嬝丄屰枌挘嬝
仸numb chin syndrome丂僆僩僈僀恄宱偺傒偺杻醿
叅奜揮恄宱abducens nerve
宱楬偑挿偄偺偱丄庮釃丄偔傕枌壓弌寣丄僿儖僯傾側偳偺摢奧撪埑偑忋徃偡傞偲偡偖偵忈奞偝傟偰偟傑偆丅
戙彏惈摢埵仺杻醿懁偵庱傪夞偡
叆婄柺恄宱facial nerve
婄柺嬝杻醿
妟偺偟傢婑偣
拞悤惈杻醿偱偼弌棃傞偑枛徑惈偱偼弌棃側偄
娽椫嬝杻醿
暵娽晄擻偵側傝丄廩寣(揺娽)
旲怬峚丒岥妏
杻醿懁偺旲怬峚偑愺偔側傝丄岥妏偑壓偑傞丅
偁傇傒崪嬝杻醿
挳妎夁晀(佹屰枌偺嬞挘偑娚傒摦偒偑夁忚偵)
仸撪帹摴晅嬤偺忈奞偱偼挳妎伀down傕偁傝偆傞丅
愩慜俀/俁偺枴妎
屻傠侾/俁偼愩堲恄宱
椳態丄妠壓態丄愩壓慄
暃岎姶惉暘忈奞偵傛傞暘斿伀down
仸昦懺惗棟p.96偺忈奞晹埵偲徢忬偺娭學梫僠僃僢僋!!
曅懁惈杻醿
儀儖杻醿
尨場晄柧偺摿敪惈婄柺恄宱杻醿丅婄柺恄宱偑婄柺恄宱娗撪偱丄庮挴丄峣漀偝傟傞丅
嫶壓晹暊懁徢岓孮(Millard-Gubler syndrome)
摨懁偺奜揮丄婄柺恄宱杻醿丅岎嵆慜偺悕懱楬傪忈奞偟丄庱埲壓偺懳懁曅杻醿
椉懁惈杻醿
僊儔儞乚僶儗乕徢岓孮丄僒儖僐僀僪乕僔僗側偳
叇撪帹恄宱vestibulocochlear nerve
挳恄宱忊庮acoustic neurinoma
慜掚恄宱偺僔儏儚儞嵶朎偐傜敪惗偡傞偙偲偑懡偔丄帹柭傝丄擄挳丄娽怳傗婄柺恄宱忈奞徢忬(妏枌斀幩掅壓丄揺娽丄岥妏壓悅)偑尒傜傟傞丅
妏枌斀幩徚幐偑戞堦徢忬(佹嶰嵆恄宱丄婄柺恄宱偺嬤朤偵偁傞)
収愩堲恄宱glossopharyngeal nerve 叏柪憱恄宱vagus nerve
妀嫟捠
塣摦慄堐仺媈妀
帺棩恄宱媮怱楬仺屒懇妀
帹壓態傪巟攝偡傞帺棩恄宱偼壓懥塼妀
姶妎慄堐仺嶰嵆恄宱庡姶妎妀丄愐悜楬妀
僇乕僥儞挜岓
擃岥奧偑寬懁傊堷偐傟側偑傜忋徃偟丄屻堲摢暻偑寬懁偵曃埵
愩屻侾/俁偺枴妎丄帹壓態婡擻
愩堲恄宱扨撈婡擻
叐暃恄宱accessory nerve
嫻嵔擕撍嬝丄憁朮嬝巟攝
叒愩壓恄宱hypoglossal nerve
妀壓惈杻醿偱偼丄杻醿懁偵愩曃埵
仸恄宱忊庮偼傆偮偆丄姶妎恄宱偵惗偠傞偑丄愩壓恄宱偼椺奜揑偵塣摦恄宱偩偑惗偠傞丅
