 恑峴戝挵娻偺擏娽暘椶
恑峴戝挵娻偺擏娽暘椶
拵悅墛
奣榑
丂媫惈拵悅墛偼10乣30嵨偵懡偔丄5嵨埲壓傗50嵨埲忋偵偼斾妑揑彮側偄丅拵悅墛偼暢愇傗儕儞僷慻怐偺旍岤偦偺懠偵傛傝丄嬤埵拵悅撪峯偺暵嵡偺偨傔丄擲枌偑挋棷偟丄墦埵懁撪峯偼奼挘偟丄擲枌偼栧柆寣偺偆偭寣偵傛傞弞娐忈奞偵傛傝攋夡偝傟丄嵶嬠偑怤擖丒斏怋偟丄敪徢偡傞丅墛徢偑崅搙偲側傝丄朿挘偑恑峴偡傞偲丄嵶摦柆埑傛傝撪峯埑偑崅偔側傞偺偱摦柆寣棳忈奞偲側傝丄拵悅暻偼峓嵡傪掓偟丄嵟屻偵偼慂岴偵帄傞丅
椪彴徢忬
丂匑暊捝丗弶婜偵偼鋊廃埻傗忋暊晹偺峀偄斖埻偵丄拞摍搙偺掱搙偱帩懕揑偵捝傒偑懕偔丅捠忢4乣6帪娫屻偵塃壓暊晹偵尷嬊偟偨娫焄揑側醠捝偲曄壔偡傞偺偑摿挜偱偁傞丅
丂匒怘梸晄怳丒歲婥丒歲揻丗怘梸晄怳傪慽偊側偄偲偒偼杮徢偱側偄壜擻惈偑嫮偄丅丂
丂匓曋旈丒壓棢
丂匔敪擬丗懡偔偺徢椺偱偼弶婜偵俁俈亷慜屻偺寉搙偺敪擬傪敽偆丅弶婜偺拵悅墛偱偼39亷傪墇偊傞偙偲偼彮側偄丅
丂匘埑捝丗塃壓暊晹偵埑捠傪敽偆偙偲偑杮徢偺摿挜偱偁傞丅拵悅偺埵抲偵傛傝Mac Burney埑捝揰乮塃慜挵崪灆偲鋊偲傪寢傇慄偺拞墰揰乯偐丄Lanz埑捝揰乮嵍塃偺慜挵塃崪灆傪寢傇捈慄忋偱丄塃慜挵崪灆傛傝侾乛俁偺揰乯摍傗偦偺廃埻偵嵟傕嫮偄埑捝傪桳偡傞丅傑偨埑捝傪壛偊傞偲偒傛傝偼傓偟傠庤傪棧偡偲偒偵嫮偄捝傒傪慽偊傞斀摦捝乮Blumberg
sign乯傗丄怗恌帪偵暊暻偑峝捈偡傞嬝惈杊屼偼丄暊枌偵墛徢偑偍傛傫偱偄傞強尒偱偁傝廳梫偱偁傞丅偦偺傎偐偵嵍壓暊晹傪埑偡傞偲塃壓暊晹偺捝傒偑憹偡
Rovsing sign 傗丄嵍懁夌埵偱塃壓暊晹偺埑捝揰傪埑敆偡傞偲埑捝偑憹嫮偡傞
Rosenstein sign 傕丄媫惈拵悅墛偺恌抐偵桳梡偱偁傞丅
懠偵丄heel drop jarring test( 纟傪偁偘偰偮傑愭棫偪偟偨偁偲丄纟傪彴偵偮偗偨嵺墛徢晹埵偵醬捝傪姶偠傞)
堦斒専嵏強尒
丂傎偲傫偳偺応崌偵敀寣媴悢偑10000乣15000偲拞摍搙偺憹壛傪偟傔偡丅敀寣媴偺憹壛偑挊柧偱側偔偲傕丄妀偺嵍曽堏摦傪擣傔傞偙偲傕偁傞丅偒傢傔偰廳徢偺偲偒傗丄崅楊幰傑偨偼悐庛偺挊偟偄姵幰偱偼丄敀寣媴偼傓偟傠尭彮偡傞丅
丂擜専嵏偱偼丄扙悈偵傛傞崅斾廳傪傒偨傝丄墛徢偑擜娗傗銷泖偺廃埻偵媦傇偲丄擜捑熢偵敀寣媴傗愒寣媴傪傒傞偙偲偑偁傞丅
摿庩専嵏強尒
丂媫惈拵悅墛偺恌抐偼丄傆偮偆偼尰昦楌偲椪彴強尒偐傜偱廫暘偱偁傝偄偨偢傜偵摿庩専嵏偵帪娫傪偐偗偰丄庤弍偵摜傒偒傞偺傪抶傜偟偰偼偄偗側偄丅傓偟傠媫惈拵悅墛偲峫偊偵偔偄偲偒偵嫻晹傗暊晹偺倃慄幨恀丒暊晹挻壒攇専嵏丒撪帇嬀専嵏摍偐傜懠偺幘姵偲偺娪暿傪峴偆丅
恌抐
丂匑弶婜偵偍偗傞鋊廃埻傗忋暊晹偺撦捝偑師戞偵塃壓暊晹偵尷嬊偟丄匒寉搙偺敪擬偲敀寣媴憹懡傪敽偄丄匓塃壓暊晹偵摿桳偺埑捝偲嬝惈杊屼傗斀摦捠傪掓偡傟偽恌抐偼梕堈偱偁傞丅匔寧宱慜屻偺彈惈偱偼徢忬偑椶帡偟偰偄偰傕丄媫惈拵悅墛偱側偄偙偲傕偁傞偺偱拲堄偡傞丅匘媡偵彫帣傗榁恖偱偼徢忬偑寉偄偵傕偐偐傢傜偢丄媫惈拵悅墛偵傛傞慂岴惈暊枌墛偵恑峴偟偰偄傞偙偲傕偁傝丄恌抐偑擄偟偄丅
拞撆惈嫄戝寢挵徢:丂嬝憌偺攋夡丄恄宱憄偺杻醿側偳偵傛傝寢挵偑奼挘丅慂岴偟傗偡偔丄慂岴偵傛傞抳柦棪偼崅偄丅丂匒僋儘乕儞昦丗暊捝偑嵟傕懡偔丄偙偺懠偵壓棢丄擃曋丄敪擬丄懱廳尭彮丄昻寣摍偑庡側傕偺偱偁傞丅偲偒偵晄柧擬偺傒偱弶敪偟偰銹尨昦傗埆惈儕儞僷庮傪媈傢傟傞応崌傕偁傞丅帳釕丄汨栧廃埻擽釃摍偺汨栧昦曄傪敽偆偙偲傕偁傝丄偙傟偑偁傟偽恌抐偼梕堈偱偁傞丅
婾polyposis丂匒僋儘乕儞昦丗
擲枌偵墛徢偑偍偙傝丄愺偄捵釃偑偱偒傞丅偙偺捵釃傪廋暅偡傞偨傔偵擏夎宍惉丄擲枌壓旍岤丄廩寣晜庮傪惗偠傞丅佁億儕乕僾偼庮釃惈偺応崌偵梡偄傞丅堿鈢擽釃(crypt abscess)
惗専偱堿鈢偵岲拞媴偑媗傑偭偨憸偑尒傜傟傞丅堈弌寣惈
haustra(寢挵朿婲)偺徚幐(墧娗憸)
枬惈墛徢偺寢壥丄釐嵀壔偵傛傝寢挵偺偩傇偮偒偑側偔側傞丅
廲憱捵釃丂惗専慻怐恌抐偱偼丄摿桳偺擏夎庮偑摼傜傟傟偽妋恌偱偒傞偑丄偦傟埲奜偺応崌椪彴専嵏偲倃慄偍傛傃撪帇嬀強尒傪憤崌偡傞昁梫偑偁傞丅
挵娫枌晅拝晹偵堦抳偟偰怺偄捵釃偑廲偵憱傞丅晘愇憸(cobblestone appearance)
廲憱捵釃偲捈岎偡傞嵶偄捵釃偲廲憱捵釃偵傛傝巆偭偨惓忢擲枌偑晘愇忬偵尒偊傞丅旕姡棌惈椶忋旂擏夎庮
挵娗偵擏夎庮傪嶌傞戙昞揑側幘姵偼丄寢妀偁傞偄偼僋儘乕儞昦偱丄寢妀偼姡棌夡巰傪敽偆偺偱丄娪暿偵廳梫丅暃強尒
廲楍偡傞晄惍宍捵釃傑偨偼傾僼僞
忋晹徚壔娗偲壓晹徚壔娗偺椉幰偵擣傔傜傟傞晄惍宍庮釃枖偼傾僼僞
| 億儕乕僾 | 庮釃惈 | 態庮(椙惈) | 態娗態庮 態娗鉕栄態庮 鉕栄態庮 |
| 娻(埆惈) | 丂 | ||
| 旕庮釃惈 | 夁岆庮 | ||
| 墛徢惈 | |||
| 偦偺懠 | |||
壠懓惈戝挵態庮徢(FAP: Familial adenomatous polyposis)夁岆庮(惓忢嵶朎偺偑攝楍傪曄偊偰夁宍惉偟偨傕偺丅亗庮釃丂婎杮揑偵娻壔側偟)
戝挵慡堟偵壗昐偲偄偆態庮偑敪惗偡傞堚揱惈幘姵偱100%娻壔偡傞丅娻梷惂堚揱巕偱偁傞APC ( 5q21丄忢桪 )偺寚懝偵傛偭偰惗偠傞丅帯椕偼戝挵慡揈丅HNPCC(堚揱惈旕億儕億乕僔僗戝挵娻;hereditary nonpolyposis colorectal cancer)
Gardner徢岓孮
FAP偺垷宆丅僨僗儌僀僪(嬝銯枌慄堐庮徢)崌暪丅Turcot徢岓孮
FAP偺垷宆丅medulloblastoma崌暪丅尨場堚揱巕偼APC偩偑忢愼怓懱楎惈堚揱丅
儈僗儅僢僠廋暅堚揱巕偺寚懝丅忢愼怓懱桪惈丅戝挵娻丄棏憙娻丄巕媨撪枌娻偺婋尟戝丅
Peutz-Jeghers 徢岓孮偦偺懠
嶶敪惈偺億儕乕僾偑彫挵傪拞怱偲偟偨慡徚壔娗偵敪惗丅忢愼怓懱桪惈丅岥怬丄庤懌傊偺怓慺捑拝偲挵廳愊傪摿挜偲偡傞丅傑傟偵丄懡憻婍娻丄棏憙娻暪敪丅庒擭惈億儕億乕僔僗(juvenile polyposis)
旕忢偵婓側幘姵丅婏宍傪敽偆丅Cowden昦
PTEN(10q23)寚懝丅旂晢寢愡傪崌暪丅忢愼怓懱桪惈丅
Cronkhite-Canada徢岓孮
墛徢惈億儕億乕僔僗椶帡偺億儕億乕僔僗偱慻怐宆枹妋掕丅堚揱惈側偟丄娻壔傎偲傫偳側偟丅扙栄丄捾偺堔弅丄抈敀楻弌惈堓挵徢崌暪
挵埆惈庮釃
彫挵埆惈庮釃
奣榑丗彫挵埆惈捵釃偲偟偰偼丄態娻丄埆惈儕儞僷庮丄暯妸嬝擏庮丄僇儖僠僲僀僪側偳偑偁傞偑丄廫擇巜挵擕摢晹娻埲奜偵偼彫挵偺娻偺昿搙偼掅偔丄慡徚壔娗娻偺侾亾掱搙偱丄態娻偑栺敿悢傪愯傔傞丅
丂徢忬丗暊捝丄弌寣丄嫹嶓丄僀儗僂僗丄挵廳愊丄慂岴丄挵擯揮丄懱廳尭彮側偳丅怘摴丄堓丄戝挵丄廫擇巜挵丄抇擷丄鋁憻偵昦曄偺擣傔傜傟側偄尨場晄柧偺暊捝傗徚壔娗弌寣偱偼丄彫挵偺庮釃傕峫椂偡傞昁梫偑偁傞丅
戝挵埆惈庮釃
丂戝挵娻埲奜偺埆惈庮釃偲偟偰偼僇儖僠僲僀僪丄戝挵擏庮乮埆惈儕儞僷庮丒埆惈崟怓庮丒暯妸嬝擏庮側偳乯偑偁傞丅僇儖僠僲僀僪偺岲敪晹埵偼拵悅丄偮偄偱捈挵偱偁傞丅擏庮偱偼埆惈儕儞僷庮偑栺敿悢傪愯傔丄栍挵偵懡偄丅
揮堏偼寣峴惈偵娞憻偍傛傃攛偑懡偔丄儕儞僷峴惈揮堏偼忋曽揮堏丄懁曽揮堏丄壓曽揮堏偺3僷僞乕儞偑偁傞丅
戝挵娻
奣榑
丂憗婜戝挵娻乮堓娻偺憗婜娻偺掕媊偲摨條丄娻偺怹弫偑擲枌壓憌傑偱偵偲偳傑偭偰偄傞傕偺乯偲恑峴戝挵娻乮娻偺怹弫偑屌桳嬝憌埲壓偵媦傫偱偄傞傕偺乯偲偵暘椶偝傟偰偄傞丅
丂匑塽妛丗杮朚偱偼嬤擭戝挵娻偑憹壛偟偰偍傝丄21悽婭偵偼墷暷偲摨偠偔丄娻巰偺戞1埵傪攛娻偲嫞偆偲梊憐偝傟偰偄傞丅敪惗晹埵傕墷暷偺傛偆偵捈挵娻偺妱崌偑尭傝丄俽忬寢挵偍傛傃塃懁寢挵偺妱崌偑憹偊偰偒偰偄傞丅崅帀朾怘丄掅巆熢怘偺怘惗妶偑敪娻偵娭梌偟偰偄傞偲偺曬崘偑偁傞丅
丂匒敪惗晹埵丗捈挵偍傛傃俽忬寢挵偵栺60乣80亾敪惗偟丄汨栧傛傝偵懡偄孹岦偑偁傞丅
丂匓敪惗曣抧丗戝挵娻偼態庮偐傜敪惗偡傞偲峫偊傞adenoma-carcinoma sequence愢偲惓忢擲枌偐傜捈愙敪惗偡傞偲峫偊傞de
nova愢偑偁傝丄偄偢傟傕惓偟偄偲峫偊傜傟偰偄傞偑丄椉幰偺懚嵼昿搙偵偮偄偰偼側偍媍榑偑彮側偔側偄丅戝挵娻偺敪惗曣抧偲偟偰丄100屄埲忋偺態庮惈億儕乕僾偑枾惗懡敪偡傞壠懓惈戝挵態庮徢乮忢愼怓懱桪惈堚揱乯偼廳梫偱偁傝丄10嵨戙偱傕偡偱偵娻偺崌暪偑傒傜傟傞偙偲偑偁傝丄擭楊偑憹偡偵偮傟偰戝挵娻偺敪惗昿搙偑憹戝偡傞丅
丂匔擏娽暘椶丗昞1偍傛傃昞2嶲徠丅
丂匘昦棟妛揑暘椶丗態娗態娻乮崅丄拞丄掅暘壔宆乯丄擲塼娻丄報娐嵶朎娻丄滸暯忋旂娻丄態滸暯忋旂娻側偳丅
丂匛昦婜暘椶丗昞3嶲徠丅
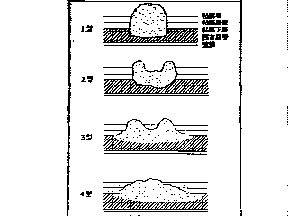
丂丂昞侾丂恑峴戝挵娻偺擏娽暘椶乮恾侾乯 仸俀宆偑堦斣懡偄丅
亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅
0宆丗昞嵼宆丅1宆丗庮釃宆丅2宆丗尷嬊捵釃宆丅3宆丗怹弫宆丅4宆丗傃枬怹弫宆丅5宆丗摿庩宆丅
0宆偼憗婜娻偵懏偟丄1乣4宆偼偦傟偧傟堓娻偺Borrmann1乣4宆偵憡摉偡傞丅
亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅
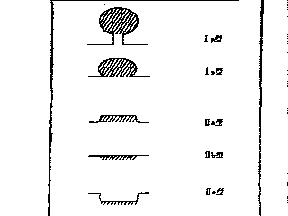
丂丂昞俀丂憗婜戝挵娻偺擏娽暘椶乮恾俀乯
亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅
厽宆丗棽婲宆乮厽p宆丗桳宻惈丄厽s宆丗峀婎惈乯丅
厾a宆丗昞柺棽婲宆丅
厾b宆丗昞柺暯扲宆丅
厾c宆丗昞柺娮墯宆丅
叀宆丗娮墯宆丅
亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅
丂丂昞俁丂Dukes暘椶
亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅
A丗娻庮偑挵暻撪偵尷嬊偟偰懚嵼偟丄儕儞僷愡揮堏偺側偄傕偺乮挵暻撪偲偼屌桳嬝憌傑偱丂丂傪偄偆乯丅
B丗娻庮偑挵暻奜偵峀偑偭偰偄傞偑儕儞僷愡揮堏偺側偄傕偺丅
C丗儕儞僷愡揮堏偺偁傞傕偺丅
亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅亅
椪彴徢忬
暊捝丄寣曋丄曋捠堎忢(曋旈傕壓棢傕婲偙傞)丅
 恑峴戝挵娻偺擏娽暘椶
恑峴戝挵娻偺擏娽暘椶
 憗婜戝挵娻偺擏娽揑暘椶
憗婜戝挵娻偺擏娽揑暘椶
恌抐
丂彫挵庮釃偱偼忋婰徢忬側偳傛傝彫挵擇廳憿塭専嵏傪峴偄丄恌抐偝傟傞偙偲偑懡偄偑丄戝挵庮釃偱偼徢忬埲奜偵寬恌偵偰曋愽寣傪敪尒偝傟丄拲挵憿塭傗撪帇嬀偵偰恌抐偑妋掕偡傞偙偲偑懡偄丅摿偵彫偝偄傕偺偼丄拲挵専嵏傗撪帇嬀偵傛傝弶傔偰尒偮偐傝丄撪帇嬀揑億儕儁僋僩儈乕屻偺昦棟慻怐専嵏偵偰娻偲妋掕偡傞偙偲偑懡偄丅偙偺応崌丄抐抂偵娻偺怹弫偑側偗傟偽偦偺傑傑撪帇嬀偁傞偄偼拲挵憿塭偵偰宱夁娤嶡偡傞丅偨偩偟丄宎偑10mm埲忋偺傕偺傗宍懺揑偵撪帇嬀偱庢傟側偄偲偒偵偼庤弍偑尨懃偱偁傞丅厾a+厾c乮暯嶮忬乯敪愒宆偺娻偼戝偒偝偺妱偵sm傊偺怹弫孹岦偑嫮偄応崌傕偁傞偺偱丄庤弍揑偵愗彍偡傞偺偑傛偄丅
堦斒専嵏
匑捈挵巜恌
匒曋愽寣斀墳丗崅棪偵梲惈偲側傞丅嵟嬤偼峈僸僩僿儌僌儘價儞俙o峈懱傪梡偄偨曽朄偑奐敪偝傟丄僸僩僿儌僌儘價儞偵懳偡傞摿堎惈偑崅偔丄婾堿惈傗婾梲惈偑彮側偄丅偟偨偑偭偰丄廬棃峴傢傟偰偄偨丄曋愽寣斀墳専嵏梡偺怘帠傕晄梫偱偁傞丅傑偨丄戝挵娻偺僗僋儕乕僯儞僌偵梡偄傜傟傞傛偆偵側傝丄岠壥傪偁偘偰偄傞丅
匓揝寚朢惈昻寣 匔掅抈敀寣徢
匘寣拞CEA抣偺忋徃丗寣拞CEA(carcinoembryonic antigen)抣偼恑峴偟偨戝挵娻偺応崌偵偼栺90亾偵忋徃偑尒傜傟傞偑丄憗婜娻偱偼梲惈棪偑掅偄丅
CEA抣丗CEA偼娻嵶朎偺検偲傛偔憡娭偟丄奜壢帯椕屻偺嵞敪偺桳柍傗姰慡偵昦憙偑愗彍偝傟偨偐偳偆偐偺敾掕偵梡偄傜傟傞丅庤弍偵傛傝惓忢壔偟偨抣偑忋徃偟偰偒偨偲偒偼嵞敪偑媈傢傟傞丅
暵嵡晹埵偺岥懁偱偼丄暵嵡晹埵傪捠夁偝偣傛偆偲偟偰寰摦晄壐偑偍偙傞丅傑偨丄寰摦晄壐偱偼挳恌偱嬥懏壒偑暦偙偊傞丅峣漀惈僀儗僂僗
汨栧懁偱偼撪梕暔偑側偔側傝戝挵僈僗偑堏傜側偔側傝丄攔曋掆巭偵側傞丅
傛傝岥懁偵暵嵡偑惗偠傞傎偳丄偨傔傜偊傞検偑彮側偄偺偱丄歲揻偺夞悢偑懡偔側傝丄憗婜偵歲揻偡傞丅傑偨丄夞栍曎偺懚嵼偲梕愊偑戝偒偄偺偱戝挵暵嵡偵傛傞歲揻偼婲偙傜側偄丅歲揻暔偼丄廫擇巜挵壓崀媟傛傝忋偺暵嵡偱偼抇廯偑崿偠傜側偄丅夞栍曎晄慡偵傛傝戝挵嫹嶓偵傛傞歲揻偑偁傞応崌丄曋廘偑偡傞偙偲偑偁傞丅
棫埵偺倃慄憸偱偼丄塼柺宍惉乮Niveau乯偲屇偽傟傞僈僗偲塼柺偺嫬偑娤嶡偝傟傞丅嬄夌埵偱偼丄彫挵偺僀儗僂僗偱偼奼挘挵娗偵Kerckring妩(嵶偐偄)傪擣傔傞偑丄戝挵偺僀儗僂僗偱偼haustra妩傪桳偡傞挵娗憸傪擣傔傞丅夞栍曎偺懚嵼偵傛傝彫挵暵嵡偱偼彫挵僈僗丄戝挵暵嵡偱偼戝挵僈僗偟偐娤嶡偝傟偢丄椉曽偑娤嶡偝傟偨応崌偼丄扨弮僀儗僂僗亄夞栍曎晄慡or杻醿惈僀儗僂僗偱偁傞丅
仸惓忢偺暊晹X慄偱偼彫挵僈僗偼側偄丅
杻醿惈僀儗僂僗寣棳忈奞偑夡巰偵恑峴偡傟偽丄捝傒偼帩懕惈偵側傝曻抲偡傟偽慂岴偟丄暊枌墛傪偍偙偟丄杻醿惈僀儗僂僗偵恑揥偟丄婋尟側偺偱嬞媫庤弍偺揔墳丅
扨弮惈僀儗僂僗偱偼寰摦塣摦偑槾恑偡傞偺偵懳偟丄寰摦塣摦偑徚幐偡傞丅偦偺偨傔丄挵娗嶨壒偑娤嶡偝傟側偄丅暊枌墛偱偼墛徢偑慡斒偵攇媦偡傞偺偱丄彫挵丄戝挵偲傕偵寰摦偑掅壓偡傞偺偱椉曽偵僈僗偑擣傔傜傟傞丅
僽僪僂媴嬠 撆慺 30min恌抐
挵墛價僽儕僆 仾 1乣2hrs
僒儖儌僱儔 伀 3乣8hrs
儃僣儕僰僗 姶愼 24hrs
嶲峫
杒棦戝妛丂撪壢恌抐専嵏傾僋僙僗
http://bme.ahs.kitasato-u.ac.jp/qrs/imd/index.html
傢偐傝傗偡偄撪壢妛丂暥岝摪
昦懺惗棟偱偒偭偨撪壢妛亅Part6-徚壔婍幘姵丂堛妛嫵堢弌斉幮